maladie de Biermer داء بيرميرGastro-entérologue, proctologue gastro casa procto casa
 la maladie de Biermer
la maladie de Biermer
داء بيرمير
الملخص :
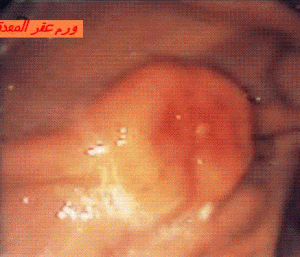
يعد داء بيرمير (1) ظاهرة مناعية ذاتية تؤدي الى الالتهاب الماعي الذاتي لغضو المعدة من صنف أ (2) الذي يطور نحافة فعر المعدة (3) المصحوبة في مرحلتها النهائية بجفاف حامض المعدة أو ظاهرة الأكلوريدري (4) فيختفي افراز الحامض و يقل انتاج عامل انترانسيك (5) نتيجة اصابة الخلايا الجدارية أو الباريتالية (6) ليتم بالتالي الافتقار لفيتامين ب 12 (7) . و يبدو من الأفضل توسيع هذا التعريف ليشمل كافة تلك السلسلة المناعية الذاتية مع اختلاف درجات التهاب المعدة و أن يتم الاهتمام بالكشف في حالة الاصابة بالالتهاب المزمن النحيف (8) الغير مرتبط بجرثومة الهيليكوباكتير بلوري ( توجد فروق أناتوموباتولوجية بين هاذين الصنفين من الالتهاب )و المصحوب بأعراض مناعية ذاتية اما سريرية أو بيولوجية . تتراوح نسبة الأشخاص المصابين بفقر الحديد ما بين 20 و 27 في المائة. و يحتمل أن يبرز ذلك كأول عرض للمرض و لا يحدث نقص فيتامين ب 12 سوى في مرحلة مؤخرة. و لا يضاعف داء بيرمير بورم عقر المعدة (9) سوى نادرا . لكن تطور الأورام النور
الذي يطور نحافة فعر المعدة (3) المصحوبة في مرحلتها النهائية بجفاف حامض المعدة أو ظاهرة الأكلوريدري (4) فيختفي افراز الحامض و يقل انتاج عامل انترانسيك (5) نتيجة اصابة الخلايا الجدارية أو الباريتالية (6) ليتم بالتالي الافتقار لفيتامين ب 12 (7) . و يبدو من الأفضل توسيع هذا التعريف ليشمل كافة تلك السلسلة المناعية الذاتية مع اختلاف درجات التهاب المعدة و أن يتم الاهتمام بالكشف في حالة الاصابة بالالتهاب المزمن النحيف (8) الغير مرتبط بجرثومة الهيليكوباكتير بلوري ( توجد فروق أناتوموباتولوجية بين هاذين الصنفين من الالتهاب )و المصحوب بأعراض مناعية ذاتية اما سريرية أو بيولوجية . تتراوح نسبة الأشخاص المصابين بفقر الحديد ما بين 20 و 27 في المائة. و يحتمل أن يبرز ذلك كأول عرض للمرض و لا يحدث نقص فيتامين ب 12 سوى في مرحلة مؤخرة. و لا يضاعف داء بيرمير بورم عقر المعدة (9) سوى نادرا . لكن تطور الأورام النور
وأندوكرينية(10) فيعتقد متعددا ، فهي أورام كثيرا ما تبات حميدة و لا تتطلب اللجوء الى الجراحة سوى استثنائيا .
أما بوليب المعدة (11) 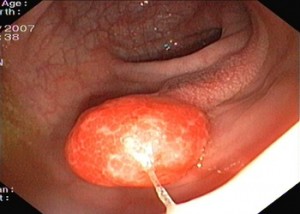 فهي أسباب شائعة أخرى ( قد تبلغ نسبة 40 في المائة ) خاصة البوليبات الهيبيربلازية .
فهي أسباب شائعة أخرى ( قد تبلغ نسبة 40 في المائة ) خاصة البوليبات الهيبيربلازية .
سنتصدى بالحديث في هذا الموضوع المختص بداء بيرمير للأجوبة عن عدة أسئلة : فما هي استراتيجية الطبيب أمام تشخيص داء بيرمير حينما يظل عاديا الفحص التنظيري للمعدة و المرين و الاثني عشر و الجزء الأقصى للأمعاء الرقيقة و القولون ؟
يجب أن يهدف الفحص التنظيري أزاء عرض فر الحديد ، أن يهدف لتشخيص داء السيلياك و داء بيرمير أولا . أما في حالة نحافة عقر المعدة (12) ، فان سلامة الجزء الأسفل للمعدة (13) فيشير الى الاصابة بالالتهاب المناعي الذاتي للمعدة . و يجب أن تتم مقارنة هاته الحالة مع التهاب المعدة الناجم عن الاصابة بجرثومة الأيادي الوسخة أي هيليكوباكتير بيلوري (14) و ان التفرقة بين العينات مهمة لأن النحافة الشاملة لمنطقة عقر المعدة تصحب باختفاء الخصوصية النسيجية لبطانة العقر ( اختفاء الغدد المغلفة بالخلايا الرئيسية و الجدارية (15) لتحل محلها الخلايا المفرزة لسائل موكوس أو الخلايا الأنتيروسيتية و الخلايا الكالسيفورمية (16) .و أخيرا فليست الاصابة النسيجية متصلة بل تظل بقعية . و لهذا يجب أن تتعدد العينات 5 على الأقل على مستوى عقر المعدة و يجب أن لا تختلط العينات بعضها ببعض و جب عزل منطقة البوليب و المنطقة المستوية في حالة تشخيص الأورام البوليبية .
و ان التفرقة بين العينات مهمة لأن النحافة الشاملة لمنطقة عقر المعدة تصحب باختفاء الخصوصية النسيجية لبطانة العقر ( اختفاء الغدد المغلفة بالخلايا الرئيسية و الجدارية (15) لتحل محلها الخلايا المفرزة لسائل موكوس أو الخلايا الأنتيروسيتية و الخلايا الكالسيفورمية (16) .و أخيرا فليست الاصابة النسيجية متصلة بل تظل بقعية . و لهذا يجب أن تتعدد العينات 5 على الأقل على مستوى عقر المعدة و يجب أن لا تختلط العينات بعضها ببعض و جب عزل منطقة البوليب و المنطقة المستوية في حالة تشخيص الأورام البوليبية .
خلاصة القول: تختفي الخصوصية النسيجية لبطانة العقر في حالة تعرضه للنحافة الشاملة.
يعتقد داء بيرمير سلسلة مناعية ذاتية تؤدي في آخر المطاف الى التهاب المعدة من صنف أ (17) الذي يؤدي الى نحافة عقر المعدة ، المصحوبة باختفاء حامض المعدة أ اختفاء يقاوم التحفيز (18) كما يؤدي الى انهيار عامل انترانسيك (19) بالإضافة لسوء امتصاص فيتامين ب 12 . و يتم الاصلاح مباشرة بعد اضافة عامل انترانسيك.. و ينجم انخفاض حامض المعدة و عامل انترانسيك عن انخفاض عدد الخلايا الباريتالية الناجم عن نحافة غدد عقر المعدة . و يعتمد التشخيص على عدة حجج ضمنها:
– التهاب المعدة المزمن المقتصر على جزء العقر دون الاصابة بجرثومة الهيليكوباكتير بيلوري
– يمكن أن تتم التفرقة و بين التهاب المعدة الناجم عن الهيليكوباكتير بيلوري (20) الذي يؤدي الى ميتابلازي البيلور أو الأمعاء
-أعراض مناعية ذاتية : أمراض مناعية أخرى مضافة خاصة داء السكريات صنف 1 أو الاصابة المناعية الذاتية للغدة الدرقية (21)  ، وجود أجسام مضادة لعامل انترانسيك أو أجسام مضادة للخلايا الباريتالية . ان نسبة الاصابة بداء بيرمير ترتفع مع التقدم في السن و تعتقد شائعة عند الاناث ، و نادرة قبل سن 30لتبلغ دروة الارتفاع لدى المرأة بعد 60 . و ترتفع خطورة التعرض لداء بيرمير في حالة الاصابة بمرض مناعي الذاتي . لكن الأجسام المضادة للخلايا الباريتالية تفتقر للخصوصية لأنها ترتفع كذلك أثناء الاصابة بالأمراض المناعي الذاتية الأخرى ( التهاب المعدة ، الغدة الدرقية ، داء السكريات صنف1—الخ) . تعد الأجسام المضادة لعامل انترانسيك خاصة بمرض بيرمير . غير انها لا تصادف سوى بنسبة 60 في المائة من حالات المصابين . انها تحجز التصاق مركب عامل انترانسيك و فيتامين ب 12 الالتصاق بمضافه على مستوى الجزء النهائي للأمعاء الدقيقة (22) . و ان نسبة تتراوح ما بين 20 و 27 في المائة ن المصابين بداء بيرمير تعتقد مصابة بفقر الحديد . كما ان نسبة تربو عن 20 أو 30 في المائة من المصابين بفقر الدم الغير واضح المصدر هم مصابون بداء بيرمير . أما نسبة المصابين بداء السيلياك فلا تتجاوز 5 في المائة لا غير . و لعل الافتقار للحديد أثناء الاصابة بداء بيرمير ناجم عن عدة عوامل :
، وجود أجسام مضادة لعامل انترانسيك أو أجسام مضادة للخلايا الباريتالية . ان نسبة الاصابة بداء بيرمير ترتفع مع التقدم في السن و تعتقد شائعة عند الاناث ، و نادرة قبل سن 30لتبلغ دروة الارتفاع لدى المرأة بعد 60 . و ترتفع خطورة التعرض لداء بيرمير في حالة الاصابة بمرض مناعي الذاتي . لكن الأجسام المضادة للخلايا الباريتالية تفتقر للخصوصية لأنها ترتفع كذلك أثناء الاصابة بالأمراض المناعي الذاتية الأخرى ( التهاب المعدة ، الغدة الدرقية ، داء السكريات صنف1—الخ) . تعد الأجسام المضادة لعامل انترانسيك خاصة بمرض بيرمير . غير انها لا تصادف سوى بنسبة 60 في المائة من حالات المصابين . انها تحجز التصاق مركب عامل انترانسيك و فيتامين ب 12 الالتصاق بمضافه على مستوى الجزء النهائي للأمعاء الدقيقة (22) . و ان نسبة تتراوح ما بين 20 و 27 في المائة ن المصابين بداء بيرمير تعتقد مصابة بفقر الحديد . كما ان نسبة تربو عن 20 أو 30 في المائة من المصابين بفقر الدم الغير واضح المصدر هم مصابون بداء بيرمير . أما نسبة المصابين بداء السيلياك فلا تتجاوز 5 في المائة لا غير . و لعل الافتقار للحديد أثناء الاصابة بداء بيرمير ناجم عن عدة عوامل :
– ان نسبة 80 في المائة من الحديد الذي يتم تناوله مع التغذية يصدر في شكل الحديد الفيريتيك (23) الغير مرتبط بعامل ال ه م (24) . مع العلم بأن الصنف الفيريك يتم امتصاصه أقل من الصنف الفيرو (25) لذى لا يذوب في الماء بل ينزل الى الأسفل كلما فاق عامل ب ه 3 . و لكي يتم امتصاصه يجب تحوله الى نوع الفيرو أو في الشكل الكيلاتي (26) الذي يذوب . و لن تتوفر تلك التحولات بدون وجود حامض المعدة و حامض الأسكوربيك الذي يحول الحديد الفيريك الى الفيرو في البيئة الحامضة . فبديهي اذن أن نقص حموضة المعدة أثناء الاصابة بداء بيرمير يساهم في الاصابة بنقص الحديد و ان ففقر الحديد أثناء الاصابة بداء بيرمير يرتبط بالأنثى و السن الذي يفوق 50 يشير الى الدور الذي تلعبه العادة الشهرية ففقر الحديد يبرز 20 سنة قبل بروز فقر فيتامين ب12 . أما الشبان المصابون بداء بيرمير المصحوب بفقر الحديد فكثيرا ما يكونون مصابين بعدوى الهيليكوباكتير بيلوري بالنسبة للأشخاص المسنين . و نحن نعلم بأن عدوى الهيليكوباكتير نفسها يحتمل ان تسبب فقر الحديد . أما العلاقة بين داء بيرمير و الهيليكوباكتير فلم يتم تأكيدها لكن يحتمل أن تنجم عن تحفيز السلسلة المناعية الذاتية من طرف العدوى . يجب أن يتم البحث عن هيليكوباكتير عبر انجاز عينات من عقر المعدة . أما في حالة سلبية النتيجة يجب اللجوء للفحص الدموي . يصدر الكوبالامين استثنائيا من التغذية و من المواد الغذائية من الصل الحيواني لا غير . و لا يتم تحرير الكوبالامين من المركب البروتيني سوى بواسطة حامض المعدة و البيبسين .و حينما يتم تحرير الفيتامين ب12يجب ان ترتبط البروتينات اللعابية ليتحرر منها داخل الاثني عشر تحت مفعول ابروتياز البنكرياس فيستطيع الارتباط بعامل انترانسيك ليتم امتصاصه على مستوى مضيفه في نهاية الأمعاء الدقيقة . و لهذا فان نقص فيتامين ب12أثناء الاصابة بداء بيرمير ينجم نظريا عن مصدرين :
– انخفاض افراز حامض المعدة من جهة
– و نقص عامل انترانسيك من حهة ثانية . كما ان نقص عامل انترانسيك ينجم عن سببين : انخفاض الافراز بسبب التدمير المنتظم للخلايا الباريتالية و بسبب وجود الأجسام المضادة اليه في سائل المعدة . يبرز نقص فيتامين ب12 مؤخرا و بصفة غير ثابتة خاصة و لأن نقص عامل انترانسيك يأتي معطلا لأن الخزانات الكبدية لفيتامين ب12 تعد مهمة ( ما بين 2 الى 5 سنوات) . ان فحص ب12 لا يعكس بدقة حقيقة المقدار بسبب الحدود التقنية . فحينما تقع المقاييس الدموية لفيتامين ب12 تحت الحد الأسفل للمقدار العادي ( 200بج في المليلتر تريبا ) يعد مفيدا اللجوء لفحص الهوموسيستين و حامض ميتيلمالونيك (26)اللذان يشيران الى حالة ارتفاعهما بالنقص الحقيقي لفيتامين ب12 بحيث تتحتم اضافته حينذاك .
1-maladie de Biermer 2-gasqtrite auto-immune type A 3-atrophie fundique 4-achlorhydrie 5-facteur intrinsèque 6-cellules pariétales 7-Vitammine B12 8-gastrite chronique atrophique 9-adénocarcinome fundique 10-tumeurs neuroendocrines 11-polype gastrique 12-atrophie fundique 13-antre gastrique 14-helicobacter pylori 15-cellules principales et pariétales16-cellules enterocytaires et calciformes 17-gastyrite type A 18-achlorhydrie résistante à la stimulation 19-le facteur intrinsèque 20-infiltrat inflammatoire à cellules mononuclées 21-thyroidite 22-a fixation sur son récepteur iléal 23-le fer ferritique (Fe3+) 24-hem 25- le fer ferreux (Fe2+) 26-sous forme chélatée 27-homocysteine et acide méthyl malonique
ان فياتامين ب12 يقوم بتحويل الهوموسيستين الى ميتيونين ..
و ان ارتفاع الجاسترين في الدم ظاهرة ثانية و مستديمة اثناء الاصابة بداء بيرمير . و يرتبط هذا الارتفاع الدموي بسبب ارتفاع افراز الجاسترين انطلاقا من خلايا ج الجزء السفل للمعدة ( أنتر) 28 كرد فعل على نقص افراز حامض المعدة . و تظل مستويات ارتفاع الجاسترين جد عالية بل تفوق في أكثر من مرة المقادير الملحوظة أثناء الاصابة بمتلازمة زولينجر ايليزن (29) كما تفوق عادة المقادير الملحوظة أثناء العلاج بعقاقير ا ب ب . و حينما يرتفع الجاسترين الدموي عامة و خاصة حينما تبلغ المقادير مستويات جد مرتفعة يغدو تشخيص داء بيرمير حالة محتملة و خاصة حينما ينعدم العلاج بعقاقير ا ب ب و عدم الاصابة بمتلازمة زولينجر ايليزن ( تقرحات على مستوى الاثني عشر ، الترجيع من المعدة الى المرين ، الاسهال).
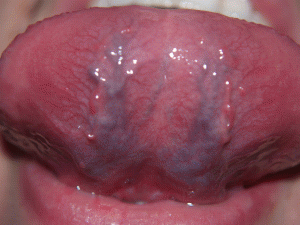
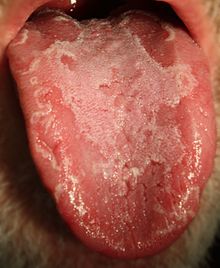
يتطلب من الأطباء المختصين في ميدان الجهاز الهضمي الانتباه الى تشخيص داء بيرمير ازاء الحالات الآتية : متلازمة سوء الهضم (30) ، فقر الدم في كافة أصنافه أي الميكرو أو الماكروسيتي المصحوب بنقص الحديد أو المرتبط بفقر فيتامين ب 12 تجاه ارتفاع الجاسترين الدموي وجود اجسام مضادة لعامل انترانسيك أو الخلايا الباريتالية أو في اطار أمراض اخرى مناعية ذاتية ( التهاب الغدة الدرقية ،داء السكريات صنف 1 ، الفيتيليجو أو داء البرص (31) وجد بوليب المعدة . كما يبرز داء بيرمير كذلك عبر عدة مظاهر ـخرى :الاضطرابات الهضمية المختلفة :' الاسهال و الامساك ) تقرحات الفم (32) و التهاب اللسان (33)
وجد بوليب المعدة . كما يبرز داء بيرمير كذلك عبر عدة مظاهر ـخرى :الاضطرابات الهضمية المختلفة :' الاسهال و الامساك ) تقرحات الفم (32) و التهاب اللسان (33)
و اضطرابات الأظافر و انخفاض الخصوبة (34) و الاضطرابات العصبية التي تعتقد نادرة لكن أشد خطورة و غير قابلة للتراجع في أكثر من مرة . حيث تختفي الحساسية بعض الشيء و ربما يبرز اضطراب البصر أو تحدث اصابة دماغية .
و تتعدد حالات لكشف و كلما أمسى الشك أمرا قائما يتحتم اللجوء لا نجاز عينات مع العلم بأنه ليست هناك من مطابقة بين المنظر التنظيري و الاصابة الأناتوموباتولوجية بالرغم من أن مظهر النحافة يذكر بالداء .
توجد اصابات شبيهة بالبوليب تتراوح نسبتها ما بين 25 و 39 في المائة ، يمثل معظمها البوليب الهيبيربلازي (35) للبطانة الأقل نحافة بالنسبة للبطانة التي تحتضن البسودوبوليب (36)  و نادرا ما تمثل ورم الأدينوم أو الأدينوكارسينوم . يعد الالتهاب المعدي البسودوبوليب شكلا خاصا لداء بيرمير و يمثل الأورام الدقيقة المتعددة الشبيهة بالبوليب ، بقعا بطانية أقل تعرض للعلى مستوى عقر المعدة بالنسبة للبطانة الغير مصابة بالبوليبات . يجب أن يتم انجاز العينات من البوليبات و البقع السليمة الغير مصابة بالنحافة
و نادرا ما تمثل ورم الأدينوم أو الأدينوكارسينوم . يعد الالتهاب المعدي البسودوبوليب شكلا خاصا لداء بيرمير و يمثل الأورام الدقيقة المتعددة الشبيهة بالبوليب ، بقعا بطانية أقل تعرض للعلى مستوى عقر المعدة بالنسبة للبطانة الغير مصابة بالبوليبات . يجب أن يتم انجاز العينات من البوليبات و البقع السليمة الغير مصابة بالنحافة
و تمثل الأورام النوروأندوكرينية ت ن أ (37) ما بين 10 و 20 في المائة من البوليبات
ان ارتفاع الجاسترين الدموي يخلف دائما حالة هيبيربلازي الخلايا الأندوكرينية لعقر المعدة . و من الوجهة السريرية تعتقد الأورام النوروأندوكرينة مجردة من الأعراض و لا تتطور الى متلازمة الكارسينويد . أما الأعراض المضافة اليها ( سوء الهضم ، فقر الدم )فيتم العثور عليها على سبيل الصدفة أو تظل مرتبطة بداء بيرمير نفسه. و تظل مقادير الكروموجرانين أ (38) مرتفعة في حالة الاصابة بالأورام النوروأندوكرينية لعقر المعدة المصحوبة بداء بيرمير و جد مرتفعة في الحالة المنفردة لهيبيربلازي الخلايا النوروأندوكرينية بسبب الارتفاع المستديم للجاسترين الدموي كرد فعل على الخلايا الباريتالية للمعدة . و لذلك السبب فليست هناك من أية فائدة لارتفاع مقادير الكروموجراتين قصد تشخيص الأورام النوروأندوكرينية لعقر المعدة .
تتراوح نسبة الأورام الأندوكرينية المضافة الى الاصابة بداء بيرمير ما بين 1،25 و 7،8 في المائة أثناء تشخيص داء بيرمير و ان خطورة تنقل السرطان أو التسرب الى المواقع النائية عن العضو المصاب تعتقد منعدمة أثناء الاصابة بالأورام النوروأندوكرينية التي يقل حجمها عن 1 سنتمر . غير ان الخطورة تظل قائمة كلما فاق حجم الورم 1 سنتمترا و تبقى نسبة التنقل السرطاني ج ضئيلة ، أقل من 5 أو 10 في المائة . كثيرا ما تبرز تلك الأورام عند الأشخاص المتقدمين في السن و لا تتطلب تلك الأورام الدقيقة أي لجوء للفحوص الاضافية مهما اختلف عددها مادا ليس هناك أي تنقل للداء أو تسربل للبطانة العضلية و تعتمد الاستراتيجية على اللجوء . و تعتمد الاستراتيجية على عدم اللجوء للعلاج بالنسية للأشخاص المسنين أو الاستئصال التنظيري بالنسبة للشبان و تتلوه المراقبة السنوية . و تبدو الفحوص حتمية كلما فاق حجم الورم 1 سنتمرأ قصد انتخاب الأقلية من الأشخاص الذين يتطلبون العلاج بالجراحة . و يتم تشخيص التسرب الى البطانة العضلية بواسطة فحص الايكوأندوسكوبي و فحص اسانتيجرافي ثم اسكانير البطن الحالات التي يتم خلالها الاقتراح للاستئصال الجراحي للأورام المعرضة لخطورة التنقل السرطاني أو الميتاستاز المحتملة مصحوبة بعملية استئصال الجزء الأسفل للمعدة أو الأنتر (39) لتجاوز ظاهرة ارتفاع الجاسترين الدموي و نقص بالتالي عدد أورام عقر المعدة .
– حينما يفوق حجم الورم 2 سنتمترا أو يتم التسرب الى البطانة العضلية
– يتم اللجوء للاستئصال الشامل للمعدة في حالة التهاب العقيدات أو وجود اصابة جد عالية في المعدة يستحيل استئصالها بطريقة بسيطة . و ان الأدوية المشتقة من استوماتين تنقص من عدد الأورام النوروأندوكرينية المتعلقة بداء بيرمير . و ان الأمر لا يخص سوى الأورام النوروأندوكرينية التي يفوق حجمها سنتمترا واحدا و من الملحوظ أن الأورام تنتكس من جديد بعد التخلي عن العلاج. فليس اذن من حاجة للجوء للعلاج. و ان خطورة تطور سرطان المعدة أقل بكثير من تطور الأورام الأندوكرينية ت ن ا. و تشمل عوامل خطورة تطور سرطان المعدة : صرامة النحافة و انتشار الميتابلازي المعوية و السن الذي يفوق 50و عدوى الهيليكوباكتير بيلوري . و يتعلق الأمر بالسرطان من الصنف المعوي . و نظريا تسبق خطورة تطور ظاهرة الديسبلازي المعوية التي يتم تشخيصها بواسطة انجاز العينات النسيجية و أثناء المراقبة . أما أدينوم البيلور فيعد شكلا خاصا للأدينوم الذي كثيرا ما يتطور في عقر المعدة و تعتقد اصابة شائعة تتم ملاحظتها في حالة نحافة المعدة على مستوى العقر و كثيرا ما يحتمل تطورها الى ورم خبيث . و ليس هناك من علاج خاص لداء بيرمير. يجب أن يتم علاج نقص الحديد بتناوله في الفم أو عبر السبيل الدموي كما يجب اصلاح نقص فيتامين ب12طول ال
http://www.docteuramine.com/
عمر . و يفضل السبيل الدموي لتناول فيتامين ب12 اثناء الاصاب
Gastro casa procto