داء السلياك تعريف مختلف الوحدات الهضمية المرتبطة بالغلوتين La maladie cœliaque Définition des différentes entités digestive liées au gluten
داء السلياك
تعريف مختلف الوحدات الهضمية المرتبطة بالغلوتين
La maladie cœliaque
Définition des différentes entités digestive liées au gluten
يعرف داء السلياك أو مرض الاضطرابات الهضمية (1) باضطراب معوي ذاتي مناعي (2) ينجم عن تناول غلوتين (3) . يصيب الداء الأشخاص المتعرضين جينيا (4) . و من الوجهة النسيجية ، يتم تعريف الداء بظاهرة الضمور الزغبي أو نحافة الشعيرات الفيلية المعوية (5)
المصحوبة بارتفاع عدد الخلايا اللمفاوية داخل النسيج الابتليالي س د3+ س د8+ (6) . يجب أن تتم التفرقة بين داء السلياك أو عدم تحمل غلوتين (7) و بين الحساسية ضد غلوتين (8) و الارتفاع المفرط للحساسية ضد غلوتين (9) . لقد تم الحديث عن حساسية غلوتين خاصة في اطار حساسيا التغذية (10) المرتبطة بالإجهاد البدني (11) . كما تزيد من حدة الحساسية التمارين الجسمانية التي تفتح المجال لسهولة الامتصاص المعوي لعوامل الحساسية (12) . ان العل يتعلق برد فعل مباشر لارتفاع الحساسية عبر عامل ا ج و ، بجانب ا ج و الخاصة (13) التي يتم كشفها ضد مواقع اوميجا-5 و الغلوتينين المرتفع الوزن الجزيئي (14) . فيبرز الارتفاع المفرط للحساسية ضد الغلوتين عبر اضطرابات وظيفية هضمية يتوفر ادخالات التحسينات عليها بواسطة اللجوء لنظام التغذية المجرد من غلوتين . يلاحظ تشخيص الأجسام المضادة للغليادين (15) عند المصابين ، بنسبة تربو عن 8% . أما الأجسام المضادة لترانسجلوتاميناز (16) التي تِكد الاستجابة للمناعة الخاضعة للتكيف (17) داخل الكوريون (طبقة الخلايا الموجودة على
الحساسية ضد غلوتين داء د داء السليك الحساسية
القمح ضد
ارتفاع الحساسية داء
ضد غلوتين السلياك
|
Allergie au blé |
Maladie cœliaque |
Hypersensibilité au gluten |
|
|---|---|---|---|
|
Délai d’apparition des symptômes |
Minutes |
Jours-semaines |
Heures-jours |
|
Physiopathogénie |
Hypersensibilité immédiate IgE médiée |
Auto-immunité |
? |
|
HLA-DQ2/DQ8 |
Non restreinte |
Restreinte |
Retrouvé dans ≈ 40 % |
|
Anticorps |
Anti-tTG négatifAnti-gliadine négatifIgE anti- (5-gliadine/gluté nine) |
IgA et IgG anti-tTGAnti-endomysiumAnti-gliadine |
Anti-tTG négatifAnti-gliadine < 10 % |
|
Biopsies intestinales |
Pas d’atrophie villositaire Augmentation des éosinophiles possible |
Atrophie villositaire et augmentation des LIE |
Pas d’atrophie villositaireAugmentation des LIE dans 40 % |
|
Symptômes |
Surtout extradigestifs |
Digestifs et extradigestifs |
Digestifs et extradigestifs |
|
Complications |
Anaphylaxie |
Oui |
Non |
|
Indication au régime sans gluten |
Oui |
Oui |
? |
.
مستوى الغشاء المخاطي أو الأنسجة (18)
أثناء الاصابة بداء السلياك ، يبات وجودها منعدما . . ليست هناك أية نحافة زغبيه للشعيرات الفيلية المعوية تبرز أثناء الحساسية المفرطة ضد غلوتين كفيلة بنفي وجود داء السلياك
خلاصة القول : يعتقد من الأهمية بمكان اثبات الفرق بين داء السلياك أ عدم احتمال الغلوتين و بين الحساسية ضد غلوتين .
- La maladie cœliaque 2-entéropathie auto-immune 3-le gluten 4- personnes génétiquement prédisposées 5-atrophie villositaire 6-augmentation des lymphocytes intraépithéliaux CD3+ CD 8+ 7-intolérance au gluten 8-allergie au gluten 9-hypersensibilité au gluten 10-les allergies alimentaires 11-effort physique 12-l’absorption des allergènes 13-les IgE et IgE spécifiques14- Oméga-5 et gluténines de haut poids moléculaire 15-les IgA anti-gliadines 16-les anticorps anti-transglutaminases 17-la réponse immune adaptive 18-le chorion
الارتفاع المفرط ضد غلوتين
الأسس الفيزيوباتولوجية لداء السلياك و فرضيات الارتفاع المفرط للحساسية ضد غلوتين
يعتقد داء السلياك كذلك مرضا معويا ذاتيا مناعيا (19) نستطيع ، بواسطة جينات ه ل أ من القسم الثاني(20) ، تشخيص 40% من حالات الاستعداد الوراثي أو الحالات المؤهلة جينيا الى الاصالة بداء السلياك . و تتمثل البروت71ينات المسممة (21) للمصابين ، تتمثل في : بروتينات خزان القمح (22) الشعير و الجاودار (سيجل) (23) ، التي تعد ، بصفة غير عادية ، غنية ببقايا الغلوتين و البرولين (24) و من هنا اشتقت اسمها البرولامين . تنقسم ابرولامينات اقمح لأكثر خصوصية الفا ، تيتا و لمبدا-غليادين بجانب غلوتينين المرتفع و الخفض الوزن الجزيئي و التركيب الموج و المركز البنية (25) لتلك البروتينات بإضافة وجود عدة البروتينات تجعلها شديدة لمقاومة ضد الهضم من طرف أنزيمات البنكرياس و حدود الفرشات ( الحرف في شكل أسنان المشط) (26)الذين يفتقرون للنشاط برولي – اندوبيبتيداز (27) . يتم ، أثناء الاصابة بداء السلياك ، نقل بيبتيدات غليادين ، بطريقة سليمة ، على شكلها الأصلي ، عبر سبيل داخل الخلايا أو مجاور اليها بواسطة عامل اترانسفيرين س د 71 (28) . نحن نجهل سبب الافراط في ارتفاع تلك الحساسية . لكن و بالرغم من ذلك ، تعتقد مفيدة الملاحظة بأن السنين المختارة لاستهلال الاصابة بداء السلياك ، ( الرضيع و المرأة الشابة) مرتبطة بمراحل الحياة حيث تبات حالات فقر الحديد شائعة . فبيبتيدات غليادين الثابتة على عامل ا ج أ (29) تحت شكل مركب اج أ-غليادين تستطيع الالتصاق بعامل س د 71 يتم حملها عبر سبيل داخل الخلايا (30) . و عبر سلسلة من التحولات البيولوجية….يتم تفكيك الأمينات عن مركب بيبتيد غليادين ……
لا توجد نحافة الزغبات أو الشعيرات الفيلية أثناء الاصابة بحالة ارتفاع الحساسية ضد غلوتين . بينما يبرز ارتفاع الخلايا اللمفاوية داخل النسيج الابتليالي (31). كما ينعجم الوجود في الدم للأجسام المضادة لترانسجلوتاميناز ا ج أ و ا ج ج (33)
19-maladie auto-immune 20-génes HLA de la classe 2 21-les protéines toxiques 22-les protéines de stockage de blé 23-le seigle 24-riche en résidu de gluten et proline 25-structure compacte 26- la bordure en brosse 27-activité proly-endopeptidase 28-transferrine CD71 29- les peptides de gliadine fixés au IgA 30-par endocytose 31-hyperlymphocytose intraépithéliale 32-négativité des anticorps sériques anti-transglutaminases IgA et IgG
و بالمقابل تقدمت عدة اقتراحات حول النظر في حالة الافراط في ارتفاع الخلايا اللمفاوية داخل النسيج الابتليالي التي تبرز من حين لآخر . كما تم الحديث حول التسرب عبر الجار المعوي . يبدو أن بعض المصابين يتعرضون أكثر لارتفاع الحساسية ضد السكريات مقابل الحساسية ضد غلوتين . فتلك السلسلات القصيرة ( فروكتوز ، فروكتان أ لاكتوز ، جلاكتان و بوليول ) لها تأثير فعال على عملية التسرب داخل الأمعاء . و يخلف تخميرها تحرير الهيدروجين الأمر الذي يؤدي الى انتفاخ البطن . بعكس داء السلياك فنحن لا نتوفر حاليا على الدلائل المتيمة التي تشير لارتفاع الحساسية ضد غلوتين
عدم تحمل غلوتين و ارتفاع الحساسية ضده : التاريخ الوبائي ، الأعراض السريرية و التشخيص
تربو الاصابة بداء السلياك عن نسبة 1% في البلدان الغربية ، أوروبا و الولايات المتحدة الأمريكية . لم يختص داء السلياك بالتقييم الحقيقي منذ حقبة طويلة من الزمن . و لعل ذلك راجع للأشكال الصامتة ، الضئيلة الأعراض السريرية أو الغير عادية ، التي تمثل حاليا الأغلبية الساحقة و تبات غائبة : تفتقر للتشخيص . نعم ، طالما ظل تواتر الداء في حاجة للتقدير الحقيقي (33) بجانب العدد الغير قليل من الحالات اللواتي لم يتم كشفها بعد . فاذا كان داء السلياك يصيب الفئات العرقية المنحدرة خاصة من أصول قوقازية (34) ، فانه يبات استثنائيا بالنسبة لإصابة الأمريكيين من أصول افريقية (35)
، فانه يبات استثنائيا بالنسبة لإصابة الأمريكيين من أصول افريقية (35) ، بجانب الصينيين و البيانيين . لكن بالمقابل ، فان التقييم بالنسبة لسكان افريقيا الشمالية (36) يحاذي التقييم بالنسبة لسكان أوروبا . يتم انجاز أغلبية التشخيصات الحالية في سن الرشد (37) . اما الحالات اللواتي يتم كشفها في السن المتقدم ، فتعتقد آخذة في الارتفاع بنسبة تربو عن 20% و تخص الحالات اللواتي يتم تشخيصها بعد الستينات . يستثني هذا الداء بالتردد ما بين 2 الى 3 أكثر بالنسبة للأنثى . و غير كثيرة هي المعطيات المتوفرة حاليا لتقييم الارتفاع المفرط للحساسية ضد غلوتين . لكن يحتمل أن تهم 1% من سكان اوروبا و أمريكا الشمالية . تصيب الاناث بالأغلبية . لقد بات حاليا الصنف الكلاسيكي الذي يجمع بين الأعراض السريرية و البيولوجية لحالة سوء امتصاص الأمعاء الدقيقة (38) ، بات لا يمثل سوى نسبة ضئيلة . و تتمثل العراض الكلاسيكية في عرض الاسهال المصحوب بحالة استياتوري أو الاسهال التدهني (39) ، نحافة الجسم و سوء التغذية بجانب العياء و آلام البطن (40) . أما الاضطرابات البيولوجية فتبرز في شكل الأعراض الغير مباشرة لحالة سوء الامتصاص : فقر الدم المصحوب بفقر الحديد ، الفولات و فيتامين ب 12 ، فقر عوامل فيتامين : المرتبطة ( 2، 7 ، 10) ، انخفاض البومين الدموي ، الكلسيوم ، المغنيزيوم ، و نقz مادة زنك (41)
، بجانب الصينيين و البيانيين . لكن بالمقابل ، فان التقييم بالنسبة لسكان افريقيا الشمالية (36) يحاذي التقييم بالنسبة لسكان أوروبا . يتم انجاز أغلبية التشخيصات الحالية في سن الرشد (37) . اما الحالات اللواتي يتم كشفها في السن المتقدم ، فتعتقد آخذة في الارتفاع بنسبة تربو عن 20% و تخص الحالات اللواتي يتم تشخيصها بعد الستينات . يستثني هذا الداء بالتردد ما بين 2 الى 3 أكثر بالنسبة للأنثى . و غير كثيرة هي المعطيات المتوفرة حاليا لتقييم الارتفاع المفرط للحساسية ضد غلوتين . لكن يحتمل أن تهم 1% من سكان اوروبا و أمريكا الشمالية . تصيب الاناث بالأغلبية . لقد بات حاليا الصنف الكلاسيكي الذي يجمع بين الأعراض السريرية و البيولوجية لحالة سوء امتصاص الأمعاء الدقيقة (38) ، بات لا يمثل سوى نسبة ضئيلة . و تتمثل العراض الكلاسيكية في عرض الاسهال المصحوب بحالة استياتوري أو الاسهال التدهني (39) ، نحافة الجسم و سوء التغذية بجانب العياء و آلام البطن (40) . أما الاضطرابات البيولوجية فتبرز في شكل الأعراض الغير مباشرة لحالة سوء الامتصاص : فقر الدم المصحوب بفقر الحديد ، الفولات و فيتامين ب 12 ، فقر عوامل فيتامين : المرتبطة ( 2، 7 ، 10) ، انخفاض البومين الدموي ، الكلسيوم ، المغنيزيوم ، و نقz مادة زنك (41) . و تمثل اليوم الأصناف الغير عادية، الشبه مجردة من الأعراض و الصامتة العبور، تمثل أغلبية التشخيصات بالنسبة للشخص البالغ . و ليس غريبا أن يمسي ارتفاع الأنزيمات الكبدية منبها للإصابة بداء السلياك ، و بما داء كبيدي شديد (42) غير واضح ، فقر الدم الناجم عن فقر الحديد، الفولات أو فيتامين ب 12المنفرد ـ تقرح (طفح الفم) المتردد (43)
. و كذلك الاضطرابات المعوية الوظيفية (44) . يحتمل ان يخلف داء السلياك الصامت بعض حالات متلازمات الأمعاء المنفعلة (45)
المصحوبة بالإسهال ، بجانب التشخيصات التنظيرية ، البيولوجية و النسيجية . و لقد تم كشف نسبة 30% من الأشخاص المصابين بالسلياك بالولايات المتحدة الأمريكية . هم مصابون بالوزن الفائض (46). . كما يحتمل أن تبرز أعراض شائعة تشير الى الاصابة بهشاشة العظام المتسربة أو آلام المفاصل . و ليس غريبا ان يتم تشخيص الداء في بعض الحالات عبر اضطرابات عصبية ( داء السرع) (47) ، التهاب أعصاب الأطراف النائية ، الناجمة عن النقص ، الشقة أو اضطراب حركة المخيخ (48) . و ربما تنبه لوجود الداء اعتلال عضلة القلب الموسعة المجهولة السبب (49)
 . كما يحتمل أن يبرز انخفاض لخصوبة (50)، خاصة بالنسبة للنساء اللائي تتراوح أعمارهن ما بين 25 و 29 سنة. توجد خطورة مفرطة للإصابة بداء السلياك لدى أقرباء المصابين بالسلياك من الدرجة الألى ، بنسبة تربو عن 10% و لدى المصابين بداء الجلد الشبيه بداء القوقاء (51) ، بجانب أمراض مناعية ذاتية أخرى (52) ، التهاب الغدة الدرقية و داء السكريات صنف 1 ، تمت ملاحظتها عند نسبة تربو عن 20% من المصابين . يعتمد تشخيص داء السلياك على تقييم المضادة ا ج المضادة لترانسجلوتاميناز ( ت ت ج) في الدم (53) الذين يمتازون بحساسية أسمى و خصوصية تفوق الأجسام المضادة للغليادين و المضادة لأندوميسيوم (أ و م ) (54) و كذلك الأجسام ا ج د المضادة لعامل ت ت ج (55) في حالة نقص أجسام ا جأ (2-3% (56) ، من أمراض السلياك ) . كما يجب تشخيص الأسام المضادة للغليادين المجردة من الأمينات (57) الذين يعتقدون عالية التأدية في التشخيص . و تطابق اجابية تلك الفحوص تناول غلوتين . كما يتحتم تأكيد التشخيص بواسطة تنظير الجزء الأعلى للقناة الهضمية ( أنظر الى اللائحة في الأعلى ) ، المصحوب بأخذ 4 عينات من الاثني عشر الثاني و 2 عينات من مخرج المعدة (البوليب) (58) نظرا لسوء تجانس توزيع و كثافة الاصابات النسيجية . تسود الاصابات المعوية ، منطقيا ، على مستوى المنطقية الدانية للأمعاء الرقيقة و تبات مصحوبة بمختلف درجات النحافة الزغابية أو الشعرية اللواتي يتم تقييمها حسب ترتيب مارس ( أنظر الى اللائحة 2 في الأعلى ) (59) . يلاحظ ، على الأقل ارتفاع الخلايا اللمفاوية (60) داخل النسيج الابتليالي كما لوحظ ذلك أثناء الاصابة بالحالات الصامتة اللواتي تبرز عند الأشخاص المعرضين للخطورة . و بجانب سوء الامتصاص ، يجب انجاز فحص العظام بطريقة منتظمة بواسطة فحص أوستيوميتري بحثا عن هشاشة العظام و نقص الهيكل العظمي (61) .
. كما يحتمل أن يبرز انخفاض لخصوبة (50)، خاصة بالنسبة للنساء اللائي تتراوح أعمارهن ما بين 25 و 29 سنة. توجد خطورة مفرطة للإصابة بداء السلياك لدى أقرباء المصابين بالسلياك من الدرجة الألى ، بنسبة تربو عن 10% و لدى المصابين بداء الجلد الشبيه بداء القوقاء (51) ، بجانب أمراض مناعية ذاتية أخرى (52) ، التهاب الغدة الدرقية و داء السكريات صنف 1 ، تمت ملاحظتها عند نسبة تربو عن 20% من المصابين . يعتمد تشخيص داء السلياك على تقييم المضادة ا ج المضادة لترانسجلوتاميناز ( ت ت ج) في الدم (53) الذين يمتازون بحساسية أسمى و خصوصية تفوق الأجسام المضادة للغليادين و المضادة لأندوميسيوم (أ و م ) (54) و كذلك الأجسام ا ج د المضادة لعامل ت ت ج (55) في حالة نقص أجسام ا جأ (2-3% (56) ، من أمراض السلياك ) . كما يجب تشخيص الأسام المضادة للغليادين المجردة من الأمينات (57) الذين يعتقدون عالية التأدية في التشخيص . و تطابق اجابية تلك الفحوص تناول غلوتين . كما يتحتم تأكيد التشخيص بواسطة تنظير الجزء الأعلى للقناة الهضمية ( أنظر الى اللائحة في الأعلى ) ، المصحوب بأخذ 4 عينات من الاثني عشر الثاني و 2 عينات من مخرج المعدة (البوليب) (58) نظرا لسوء تجانس توزيع و كثافة الاصابات النسيجية . تسود الاصابات المعوية ، منطقيا ، على مستوى المنطقية الدانية للأمعاء الرقيقة و تبات مصحوبة بمختلف درجات النحافة الزغابية أو الشعرية اللواتي يتم تقييمها حسب ترتيب مارس ( أنظر الى اللائحة 2 في الأعلى ) (59) . يلاحظ ، على الأقل ارتفاع الخلايا اللمفاوية (60) داخل النسيج الابتليالي كما لوحظ ذلك أثناء الاصابة بالحالات الصامتة اللواتي تبرز عند الأشخاص المعرضين للخطورة . و بجانب سوء الامتصاص ، يجب انجاز فحص العظام بطريقة منتظمة بواسطة فحص أوستيوميتري بحثا عن هشاشة العظام و نقص الهيكل العظمي (61) .
لقد بات اليوم تشخيص ارتفاع الحساسية ضد الغلوتين استثنائيا ، سريريا يعتمد على الأعراض مثل الاضطراب المعوي الوظيفي ( آلام البطن ، الانتفاخ و تعاقب حالتي الاسهال و الامساك ( القبض) التي تتحسن بعد التخلي عن تناول الغلوتين ( انظر الى اللائحة 1). و ليس غريبا أن تضاف الى ذلك اضطرابات خارجة عن القناة الهضمية مثل آلام العظام و المفاصل و حالة التوتر العصبي . لقد أثبتت اليوم الدراسات الطبية فائدة نظام التخلي عن تناول الغلوتين . لا نتوفر اليوم على فحص بيولوجي بالرغم من أن الأجسام المضادة ا ج ج للغليادين ( بنسبة تربو عن 8% من الحالات ) تفتقر للخصوصية يتم تشخيصها بنسب 56% من الحالات . و بصفة نادرة يتم تشخيص أجسام ا ج أ المضادة للغليادين ( بنسبة تربو عن 8% من الحالات ) و الأجسام المضادة لترانسجلوتاميناز أو المضادة لأندوميسيوم تبات سلبية . و لا يوجد مطلقا اي التهاب معوي بالرغم من بعض ارتفاع اللمفوسيت داخل النسيج الابتليالي
خلاصة القول : بات اليوم تشخيص ارتفاع الحساسية ضد الغلوتين استثنائيا ، سريريا ، يعتمد على الأعراض السريرية مثل الاضطراب المعوي الوظيفي .
33-la maladie cœliaque a longtemps était sous-estimée 34-sujets de type caucasien 35-afro-américains 36-l’Afique du Nord 37-l’âge adulte 38-la malabsorption de l’intestin grêle 39-diarrhée avec stéatorrhée 40- les douleurs abdominales 41-carence en fer , Folates , vitamine B12 , carence en facteur vitamine K dépendants , (2, 5) , hypoalbuminémie , hypocalcémie , hypermagnésémie 42-hépatopathie sévère 43-aphtes buccales 44-la maladie cœliaque latente 45-syndromes intestin irritable 46- la surcharge pondérale 47-épilepsie 48-ataxie cérébelleuse 49-une cardiomyopathie idiopathique 50-hypofertilité 51-dermatite herpétiforme 52-des maladies auto-immunes 53-les anticorps anti-transglutaminases (tTG) 54- les anti-gliadines et les anti-endomysium (AEM) 55- les IgG anti-tTG 56-déficit en IgA 57-les anticorps anti-gliadine déamidée 58-le bulbe 59-classification de Marsh 60- hyperlymphocytose 61-ostéodensitométrie
نظام التغذية بدون غلوتين
لا نقاش في نظام التغذية بدون غلوتين (62) في حالة الاصابة بالحساسية ضد غلوتين . و الحقيقة فان الأمر لا يختلف عن كافة حساسيات التغذية ، حيث يبات العلاج معتمدا على الحذف الشامل لعامل الحساسية (63) ، الغلوتين و التخلي عن تناول القمح ، السيجل أو حبوب الجاودار ، الشعير و الشوفان و الاستبدال بتناول الدرة (64) و الأرز . و يعتقد من الأهمية بمكان الاحتفاظ على الدقة في احترام نظام التغذية لاجتناب ظاهرات الحساسية المباشرة صنف الحكة (65) أو اورتيكير أي الشرى الذي يبرز كرد فعل جلدي مؤقت يخلف انتفاخ الطفح الجلدي في شكل احمرار و حكة ، بجانب انتفاخ وذمة كويك و هي حالة يحتمل أن تؤدي بالمصاب الى المماة (66) . يتحتم الانتباه لإنجاز> مخطط خاص باستقبال الطفل في الوسط المدرسي بالنسبة للوجبات الغذائية . و يعتمد كذلك علاج السلياك على نظام التغذية بدون غلوتين . و يبدو أن الشوفان (67) الذي معتقدا مسمما سلفا ، يبدو انه لا يؤثر سلبيا على البطانة المعوية و يحتمل تناوله . و يعد ضروريا شرح نظام التغذية من طرف المختصين الخبراء في نظام التغذية (68) ، بجانب مشاركة المصابين في جمعيات المرضى المعترف بها للحصول على قائمة مختلف المواد المجردة من الغلوتين و الأدوية التي تحتوي على الغلوتين . ليس سهلا تنفيد هطا النظام في الحياة اليومية في المجتمع و داخل المطاعيم . يتيح ، عادة ، هذا النظام للتغذية ، انخفاض متلازمة سوء الامتصاص و ادخال تحسينات على الأعراض الكلاسيكية ( الاسهال ، آلام البطن ، الانتفاخ ، فقر الدم و تقرحات الفم ) . فبواسطة نظام التغذية بدون غلوتين تتراجع ، نسبيا أو بصفة شاملة ، هشاشة العظام ، و ينخفض ارتفاع الأنزيمات الكبدية . حيث يتم التراجع بصفة كاملة بنسبة تربو عن 90% من الحالات بعد التخلي عن تناول الغلوتين . و لن يتم اللجوء لإنجاز العينة الكبدية سوى في حالة اخفاق نظام التغذية الذي يتم تنقيده بالصفة الجيدة . ان الاضطرابات العصبية المركزية (69) مثل حالة اتاكسي أو الترنح الذي يبرز في حالة عدم التحكم في حركة الساقين (70)
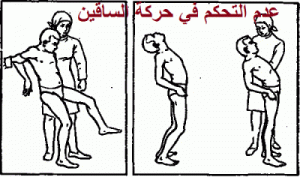
أو عرض الشقة (71) أو الاضطرابات العصبية التي تصيب الأطراف النائية مثل الاتهاب العصبي (72)، حيث تبدو كذلك مستفيدة من نظام التغذية بدون غلوتين . غير ان فائدة نظام التغذية في حالة اضطرابات الخصوبة (73) بات يفتقر للتأكيد العلمي بالرغم من ملاحظة بعض التحسن . بينما يتخفف التحسن السريري سريعا . غير ان تراجع نحافة الزغبات أو الشعيرات الفيلية يتطلب مدة طويلة لا تقل عن 6 أو 24 شهر من تطبيق نظام التغذية المجردة من الغلوتين . يتحتم اعتناق نام التغذية بدون غلوتين مدى الحياة ، أثناء الاصابة بداء السلياك ، خاصة ، لاجتناب التعرض ،لخطورة الاصابة بالمضاعفات الجانبية الخبيثة ، ضمنها هشاشة العظام و الاصابة بالأمراض المناعية الذاتية .
ضمن سبل العلاج البديل لنظام التغذية بدون غلوتين ، يبدو أن عقاقير البروتياز (74) تمتاز حاليا بأسمى وعد غير انها لا تتيح سوى تغطية 2 غم من الغلوتين في اليوم . يفرض نظام التغذية بدون غلوتين اعادة النظر في التقييم الأول لتشخيص داء السلياك . فحينما يتم اثبات مصداقية الاصابة بداء السلياك فيكمن حينئذ السبب الرئيسي في في سوء استجابة نظام التغذية بدون غلوتين بسبب سوء المراقبة و التطبيق بنسبة تفوق 50% من الحالات . ان الانخفاض المنتظم للمقادير الدموية للأجسام السلياكية المضادة (75) بجانب اختفائها بعد سنة من الخلي عن تناول الغلوتين ، يعتقد ، بالمقابل ، خير دليل لحسن متابعة نظام التغذية بدون غلوتين . و لقد برزت حديثا فحوص لتشخيص البيبتيدات المناعية (76) المستضادة في البراز و البول تتيح ، خاصة ، كشف مقادير ضئيلة من تناول الغلوتين (20غرام) في غضون 48 ساعة الأواخر . يجبر نظام التغذية بدون غلوتين على ضرورة البحث عن سبب ثاني للنحافة ثلهل مثل المراقبة التنظيرية المصحوبة بالفحوص المعمقة في حالة صمود أو تردد الأعراض عند المصاب بالسلياك الذي يبدو أنه طبق جيدا نظام التغذية بدون غلوتين . و الحقيقة ، فلقد أطهرت المراقبة التنظيرية للمصابين بالسلياك ، خلال عدة سنوات ، أظهرت بأن نحافة الزغبات الفيلية ستدام وجودها عند 40% من المصابين و ان هذا العطب لشفاء البطانة المعوية ، بات مصحوبا بخطورة التعرض لارتفاع حدث للمضاعفات الجانبية خاصة كسر العظام و داء لام فوم (77) . نستدرج ضمن المضاعفات الخبيثة لداء السلياك : أدينوكارسينوم الأمعاء الدقيقة ، داء اسبرو السلياكي و اللمفوم الشديد التسرب (78). يظل تشخيص التسرب اللمفي المصحوب بداء السلياك ، صعبا و يتطلب ، خاصة ، الدراسات المناعية ، النسيجية ، الكيمائية (79) الفيتوتيبية و اللجوء لعلم الأحياء الجزيئي (80) المختصة في الميدان .
ليس هناك من مضاعفات اضافية تم تحديدها لحالة ارتفاع الحساسية ضد غلوتين . و لهذا بات يخضع للمناقشة نظام التغذية بدون غلوتين و اذا ظل التعريف السريري لهاته الحالة يعتمد على تراجع الاضطرابات الهضمية بواسطة التخلي عن تناول غلوتين ، فان التخلي عن مواد السكريات ز الحليب يحتمل أن يؤدي كذلك الى تراجع التكيف مع صنف الأطعمة المسؤولة على الاضطرابات . و اذا كانت الاضطرابات الهضمية تنجم كذلك عن الأطعمة المتكونة من الحليب / لاكتوز ، الفواكه / فروكتوز …يجب أولا أن لا يتم تناول سوى الأطعمة المخففة . و بالمقابل ، اذا كانت الاضطرابات الهضمية لا تنخفض سوى بالتخلي عن تناول غلوتين ، أو القمح ، يجب التخلي عن التفكير في حالة ارتفاع الحساسية ضد القمح و اقتراح نظام تغذية بدون قمح أقل صرامة من نظام التغذية بدون غلوتين .
62-régime sans gluten (RSG) 63- l’éviction totale de l’allergène 64-le mais 65-prurit, démangeaison 66-oedéme de Quick qui peut engager le pronostic vital 67-l’avoine 68-diéticienne expérimentée 69-les troubles neurologiques centraux 70-ataxie 71-migraine 72-neuropathie périphérique 73-les troubles de fertilité 74- protéases 75-les anticorps cœliaques 76-les peptides immunogéniques 77-lymphome 78-adénocarcinome du grêle , sprue céliaque 79-études immuno-histochimiques 80- la biologie moléculaire
الخاتمة:
يعتقد داء السلياك و ارتفاع الحساسية ضد غلوتين اصابتين شائعتين ، يتم علاجهما بواسطة التخلي عن تناول غلوتين . و بالرغم من ذلك فان الفرق بين بين عدم التحمل (81) ( داء السلياك) و ارتفاع الحساسية ضد غلوتين ، يكتسي أهمية عالية لأخذ الموقف و الحرص على المراقبة الطويلة المدى ، للمصابين . ان خطورة الاصابة بحدث المضاعفات العظمية ، ، المناعية الذاتية و الجينية ، أثناء الاصابة بداء السلياك ، تتطلب الخضوع لدقة مراقبة نظام التغذية المصحوب بالمراقبة التنظيرية لثر جراح البطانة المعوية ، ما دام ذلك يلعب دورا مصيريا ، يعتقد من الأهمية بمكان . و بالعكس فإننا لا نتوفر بعد على أية معطية تشير الى ضرورة الصرامة في تطبيق نظام التغذية ، أثناء الاصابة بحالة ارتفاع الحساسية ضد غلوتين . و من جهة أخرى ، فكثيرا ما يمسي ضروريا اللجوء فحوص الرجوع و العودة من جديد لتناول غلوتين لا ثبات عدم الاصابة بداء السلياك ، قبل المراقبة التنظيرية للمصابين بارتفاع الحساسية ضد غلوتين الذين يلجؤون ، بأنفسهم لتنفيذ نظام التغذية بدون غلوتين منذ شهور عديدة . و كذلك يحتمل أن يستفيد بعض المصابين من ارتفاع الحساسية ضد غلوتين ، حيث يستفيدون من نظام التغذية المخفف من هيدراتكاربون (82) أو القمح ، أقل صرامة من نظام التغذية بدون غلوتين .
81-intolérance 82-régime allégé en hydrates de carbone
النقط المهمة
يعتقد نظام التغذية بدون غلوتين le régime sans gluten ، أثناء الإصابة بداء السلياك la maladie cœliaque نظاما ضروريا ، ما دمنا نفتقر اليوم للعلاج البديل . يهدف العلاج ، أثناء الاصابة بداء اسلياك ، الى توفير شفاء أثر جراح البطانة المعوية la cicatrisation muqueuse intestinale بصحبة نمو النمو الشامل للأهداب أو الزغبات الفيلية repousse villositaire complète لتفادي المضاعفات ، و خاصة العظمية و اللمفاوية complications osseuses et lymphomatoses . يتم تعريف الحساسية الغيرسلياكية ضد غلوتين hypersensibilité non cœliaque au gluten كاضطراب معوي وظيفي يتحسن بعد التخلي عن تناول غلوتين . لا زلنا نفتقر اليوم لتوفير المعطيات العلمية حول حالة ارتفاع الحساسية ضد غلوتين . ليس هناك من مضاعفات اضافية لتطور ارتفاع الحساسية ضد غلوتين ، الغير سلياكية . يدخل عامة نظام التغذية المخفف من واد الكربوهيدرات régime allégé en carbohydrates ، يدخل تحسينات على حالة المصابين بارتفاع الحساسية ضد غلوتين .

PRENEZ RENDEZ VOUS

Docteur AMINE Abdelkader GASTRO CASTRO CASA PROCTO gastroentérologue casa meilleur gastro meilleur gastro casa gastro casablanca
